Diagnostic de la borréliose de Lyme : état des lieux des améliorations et des innovations
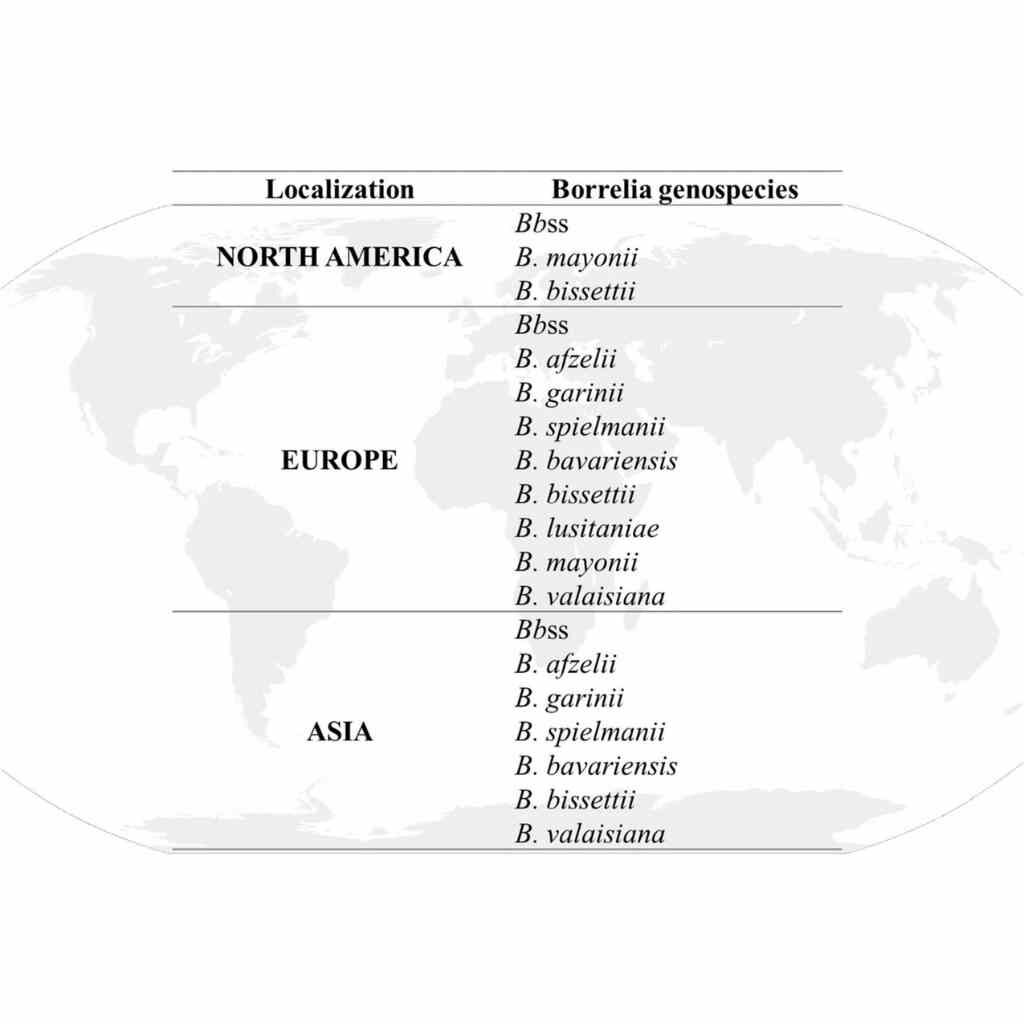
La borréliose de Lyme (BL), causée par la bactérie Borrelia, se manifeste par divers symptômes : l’érythème migrant, qui est caractéristique de la maladie, ainsi que d’autres, qui présentent des caractéristiques cliniques moins spécifiques, comme la grande fatigue, les maux de tête, les troubles et douleurs articulaires, neurologiques, etc.
Le diagnostic biologique de la BL, repose officiellement sur la « sérologie standard à deux niveaux » : il faut être d’abord positif au test Elisa, puis positif au test Western Blot, pour être officiellement diagnostiqué.
Cette procédure fait l’objet de nombreux débats et controverses, car elle repose sur une approche indirecte (recherche d’anticorps) qui souffre d’une faible sensibilité en fonction du stade de la maladie. En particulier pour les malades porteurs de la forme longue de la maladie, qui ne produisent pratiquement plus d’anticorps, passé un certain stade.
Et pour ne rien arranger, ces tests Elisa et Western Blot sont commercialisés par de multiples laboratoires, qui ne présentent pas les mêmes caractéristiques, avec des résultats parfois contradictoires. A tel point que nous recevons, dans l’association, un grand nombre de témoignages de patients qui sont négatifs en France et positifs à l’étranger.
Cette étude française fait la revue des tests disponibles, en comparant les tests directs (qui détectent la bactérie) et les tests indirects (qui détectent les réactions du système immunitaire).
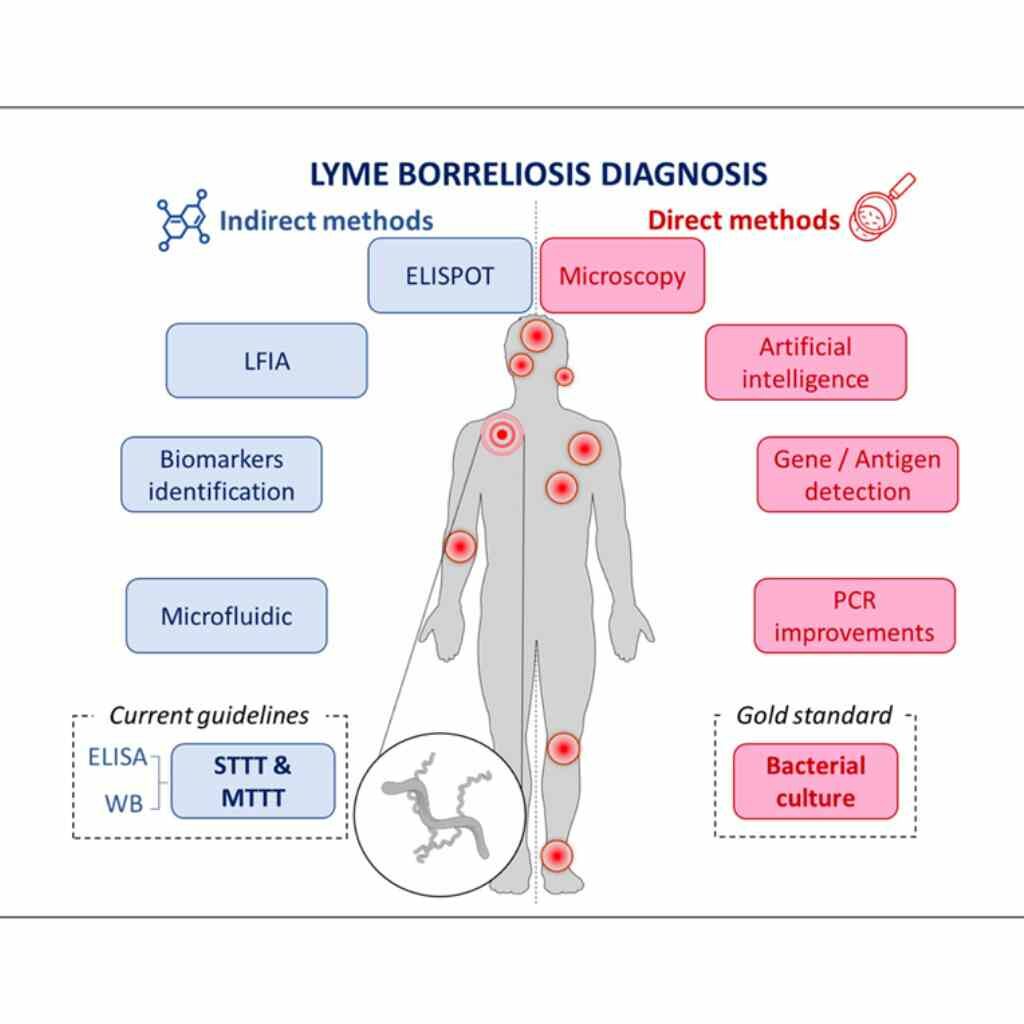
Les auteurs ont étudié tous les types de tests existants ou en cours de développement, agréés ou non par les autorités sanitaires, en donnant pour chacun les paramètres essentiels que sont la sensibilité et la spécificité. La sensibilité mesure la capacité du test à détecter la maladie, et en complément, la spécificité mesure la capacité à détecter les individus non malades. Autrement dit la sensibilité indique la capacité à éviter des « faux négatifs », et la spécificité la capacité à éviter les « faux positifs ».
Ce qu’il faut retenir de cette étude, en synthèse :
– Quelle que soit la technique utilisée, une difficulté de diagnostiquer Borrelia tient au fait qu’elle circule peu dans le sang, et plus généralement que sa concentration est faible dans les différents types de prélèvements qu’on réalise couramment (ponction lombaire, urine, tissus, etc.).
– Parmi toutes les familles de tests passées en revue, aucune n’est dans l’immédiat en mesure de s’imposer comme « la » référence absolue, mais plusieurs pistes sont prometteuses à moyen terme :
* deux nouveaux tests de la famille des microfluidiques, basés classiquement sur la détection des anticorps anti-Borrelia IgM et IgG, les tests mChip et Luminex, et qui seraient déjà une amélioration sensible dans l’arsenal des tests,
* de nouveaux tests détectant des biomarqueurs, comme ceux ciblant la protéine CXCL13, dans des prélèvements de liquide céphalo spinal (ponction lombaire),
* l’utilisation de la spectroscopie Raman, qui permet d’identifier précisément dans le sang la présence d’une infection passée, présente, active ou non,
* les tests basés sur la détection des virus bactériophages anti-Borrelia, comme le test Phelix Phage développé par le Dr Teulières,
* l’Intelligence Artificielle, appliquée au séquençage de l’ARN de certaines cellules du système immunitaire, pour analyser l’expression de certains gènes de ces cellules, et permettant ainsi d’établir un diagnostic fiable (personne infectée ou non, infection passée ou active, en phase initiale ou tardive, etc.)
– A l’inverse, plusieurs méthodes de test sont plutôt critiquées :
* la culture bactérienne de Borrelia est difficile, coûteuse et très lente (2 à 3 mois), elle n’est maîtrisée que dans quelques laboratoires dans le monde, et ne peut servir qu’à des fins de recherche ; elle ne sera jamais utilisée pour faire des diagnostics,
* l’observation au microscope à la lumière ou sur fond noir n’est pas considérée par les auteurs comme une solution satisfaisante, à cause du faible nombre de bactéries dans les échantillons, et parce que l’interprétation reste trop subjective, selon eux,
* les tests actuels de type Elispot, s’ils sont reconnus comme très performants du point de vue de leur sensibilité (20 à 200 fois plus sensibles que les tests type Elisa), mais ils pêchent encore en termes de spécificité, donnant lieu à des faux positifs,
Pour conclure, disons que malgré l’innovation de tests nouveaux ou améliorés, le diagnostic de la maladie de Lyme par les tests biologiques reste un défi. Il faudra sans doute encore patienter quelques années pour voir arriver une amélioration significative de ce côté-là.
Et d’ici-là, plus que jamais, c’est le diagnostic fondé sur la clinique, c’est-à-dire sur l’examen et les symptômes présentés par le patient, qui doit primer pour la maladie de Lyme et les MVT.
Pour en savoir plus : https://bmcmicrobiol.biomedcentral.com/articles/10.1186/s12866-023-02935-5

